-
La epidermolisis ampollosa simple: EB simplex es un trastorno multisistémico caracterizado por fragilidad de los tejidos, Inflamación, posible retraso del crecimiento, picazón y posible dolor neuropático, en gran parte impulsado por mutaciones que afectan el ensamblaje y las interacciones de la queratina. De hecho, las mutaciones subyacentes al EB simplex afectan a las proteínas que proporcionan soporte estructural y cohesión a epitelios estratificados, en particular la epidermis. Sin embargo, otros tejidos epiteliales pueden verse afectados, por ejemplo, la laringe o el esófago. Se han implicado anomalías en siete genes distintos; 75% de pacientes con EB simplex alberga mutaciones en genes que codifican la queratina 5 (KRT5) y queratina 14 (KRT14)que forman el citoesqueleto en los queratinocitos basales
En relación a la intensidad de afectación en la síntesis proteica y a la localización de la mutación se produce una forma u otra de epidermolisis ampollosa simple.
-
la forma localizada, es la forma más frecuente de epidermolisis bullosa las ampollas se localizan afectando especialmente a palmas y plantas, empeorando en las épocas de calor. Cura sin dejar cicatriz y tiende a mejorar con la edad.
-
La forma generalizada se caracteriza por la formación de ampollas en zonas de fricción de forma generalizada
-
Las epidermolisis ampollosas junturales: La EB juntural es molecularmente heterogénea y resulta de mutaciones bialélicas en genes que codifican proteínas estructurales involucradas en el anclaje de queratinocitos basales a la membrana basal, como el colágeno tipo XVII (COL17A1), laminina 332 (LAMA3, LAMB3 y LAMC2), integrina α6β4 (ITGA6 e ITGB4) y la subunidad α3 de la integrina (IGTA3). La separación de la piel se produce dentro de la lámina lúcida y la gravedad de la fragilidad cutánea y mucosa refleja el grado de deficiencia de la proteína respectiva. Pequeñas cantidades de proteína residual, incluso si están truncadas y sólo parcialmente funcional, puede reducir la gravedad del fenotipo. Las EB junturales comprenden las formas menos frecuentes de epidermolisis ampollosa, son de herencia autosómica recesiva. Existen formas generalizadas con ampollas extensas y con afectación sistémicas especialmente oral, faringea y digestiva y formas localizadas.
-
Las Epidermolisis ampollosa dermolítica (distrofica) La EB distrófica se caracteriza por una separación en la parte superior dermis, debida en todos los casos de mutaciones COL7A1 que resultan en colágeno mutante de tipo VII con alteración de las fibras de anclaje. Puede ser de HAR, HAD o surgir de novo. La forma distrófica dominante tiene un fenotipo más leve que la forma recesiva. La pérdida de función del colágeno tipo VII produce ampollas y, debido al profundo nivel de separación en el que se produce el defecto, también son prominentes la cicatrización mucocutánea, la formación de milia y la fibrosis componentes de la patología de la EB distrófica. Estas formas generalizadas severas se relacionan con un mayor riesgo de desarrollo de carcinomas de células escamosas (video).
-
Epidermolisis ampollosa de Kindler: es un tipo raro de EB, cuyas características clave son la fragilidad de la piel, la formación de ampollas y la fotosensibilidad en las primera infancia. Con el aumento de la edad, el fenotipo evoluciona, la fragilidad cutánea y la fotosensibilidad disminuyen, y desarrollan poiquilodermia con eritema, hiperpigmentación e hipopigmentación, acompañada de piel atrofia, cicatrización mucocutánea y palmoplantar hiperqueratosis. Algunas personas también desarrollan colitis.
Morfológicamente, Kindler EB se diferencia de los otros tipos de EB en que la formación de ampollas es variable y puede ocurrir en diferentes niveles de la piel, en la capa basal epidermica, en la lámina lúcida o en la lámina densa. La proteína responsable de la EB de Kindler es la kindlin 1 (codificado por FERMT1), una proteína de adhesión. La Kindlin 1 se expresa en células epiteliales de la piel, mucosa oral y en el tracto gastrointestinal, explicando la distribución tisular de las manifestaciones
|
subtipo
|
fenotipo
|
herencia
|
Gen afecto
|
defecto
|
|
EB simple intraepidermica
|
|
EB simplex,
localizado
|
Ampollas palmoplantares desde el nacimiento o en la infancia, con queratodermia posterior en zonas afectadas
|
HAD
|
KRT5 o KRT14
|
Red citoesquelética de queratina anormal y citolisis basal
|
|
EB simple, severa
|
Ampollas generalizadas tempranas en o poco después del nacimiento; Pueden existir áreas congénitas de piel denudada; puede ser mortal en el primer año.
|
HAD
|
KRT5 o KRT14
|
Red citoesquelética de queratina anormal con aglutinación de tonofilamentos de queratina y citólisis basal
|
|
EB juntural
|
|
EB de unión,
grave
|
Las ampollas pueden ser leves al nacer y localizadas en regiones periungueales, glúteos y codos; Es característico el desarrollo de un llanto ronco Generalmente fatal dentro de los primeros 2 años de vida
|
HAR
|
LAMA3, LAMB3 y LAMC2
|
Laminina 332 suele estar ausente; Hemidesmosomas diminutos reducción en los filamentos de anclaje
|
|
EB distrofica
|
|
EB distrofica severa
|
Ampollas generalizadas desde el nacimiento, con amplia cicatrización y desarrollo de microstomía, anquiloglosia, estenosis esofágica, flexión contracturas de extremidades y pseudosindactilia;
|
HAR
|
COL7A1
|
Mutaciones bialélicas en COL7A1, generalmente mutaciones nulas que resultan en una marcada reducción o ausencia de colágeno tipo VII y, por tanto, falta de fibrillas de anclaje funcionales
|
|
EB de Kindler
|
|
|
Ampollas generalizadas, fotosensibilidad variable, fragilidad mucosas, poiquilodermia progresiva y queratodermia palmoplantar confluente
|
HAR
|
FERMT1
|
Las anomalías contribuyen a interrumpir redes de citoesqueleto de queratinocitos, activación y pérdida anormal de integrinas de la adhesión de queratinocitos a la base membrana basal
|
Diagnóstico
 La presentación inicial de EB puede ser al nacer o en la primera infancia, con ampollas, fragilidad de la piel y áreas de piel denudada de diversos grados según el subtipo. El diagnóstico clínico puede ser difícil en esta etapa temprana, incluso para dermatólogos con experiencia en el diagnóstico de EB, particularmente sin antecedentes familiares establecidos de enfermedad. Por ejemplo, las ampollas generalizadas al nacer pueden ser una característica tanto de EB simplex como de EB distrófica, por tanto, la formación de ampollas no significa necesariamente una enfermedad persistente. De manera similar, la EB juntural grave a menudo puede presentarse con muy pocas ampollas poco después del nacimiento, pero posteriormente se generaliza. Si no hay antecedentes familiares de la enfermedad, la fragilidad persistente de la piel y formación de ampollas sugieren la posibilidad de EB, pero deben excluirse otras situaciones que pueden dar lugar a la formación de ampollas.
La presentación inicial de EB puede ser al nacer o en la primera infancia, con ampollas, fragilidad de la piel y áreas de piel denudada de diversos grados según el subtipo. El diagnóstico clínico puede ser difícil en esta etapa temprana, incluso para dermatólogos con experiencia en el diagnóstico de EB, particularmente sin antecedentes familiares establecidos de enfermedad. Por ejemplo, las ampollas generalizadas al nacer pueden ser una característica tanto de EB simplex como de EB distrófica, por tanto, la formación de ampollas no significa necesariamente una enfermedad persistente. De manera similar, la EB juntural grave a menudo puede presentarse con muy pocas ampollas poco después del nacimiento, pero posteriormente se generaliza. Si no hay antecedentes familiares de la enfermedad, la fragilidad persistente de la piel y formación de ampollas sugieren la posibilidad de EB, pero deben excluirse otras situaciones que pueden dar lugar a la formación de ampollas.
El abordaje diagnóstico de pacientes con la sospecha de EB incluye obtener un historial clínico, con especial énfasis en los síntomas de presentación, comorbilidades y antecedentes familiares, seguido de un examen clínico dirigido para determinar los hallazgos clave que pueda confirmar o refutar la impresión diagnóstica inicial. La confirmación diagnostica vendrá mediante la utilización de técnicas complementarias incluyen microscopía electrónica, mediante el mapeo antigénico inmunofluorescencia de la piel afectada y el análisis mutacional del ADN. La utilización de anticuerpos monoclonales dirigidos contra componentes de la membrana basal y de antígenos epidérmicos nos permite clasificar las diferentes formas de epidermolisis ampollosa y permiten realizar una valoración semicuantitativa de las proteínas y estructuras alteradas en las diferentes formas de epidermolisis ampollosas. Para ello deben utilizarse anticuerpos dirigidos contra el antígeno del penfigoide ampolloso, laminina 1, colágeno tipo IV y queratina 14 para determinar el nivel de producción de la ampolla (intraepidermica, intra lámina lúcida o sublámina densa). El estudio con estos anticuerpos nos permite valorar la existencia de alteraciones en su expresión o distribución. La identificación de las mutaciones relacionadas con cada forma de epidermolisis bullosa ha permitido el desarrollo de test prenatales basados en el análisis del DNA para ser realizados en familias con riesgo de recurrencias de epidermolisis bullosa. Estos tests pueden ser realizados en muestras de vellosidades coriónicas a partir de la 10ª semana de gestación. También pueden realizarse test preimplantacionales y en la actualidad se están desarrollando el examen de células fetales o DNA fetal libre en la sangre materna para la determinación de mutaciones patogénicas, reduciendo el riesgo para el feto y pudiendo aportar información del genoma fetal a partir de la 5ª semana de gestación.
Tratamiento
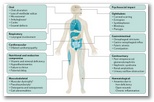 En ausencia de un tratamiento curativo para la EB, las estrategias de manejo actuales se centran en la mejora de síntomas y prevención de complicaciones1. Dada la gran variedad de problemas potenciales que pueden presentar los pacientes con EB, es necesario que los pacientes sean tratados por equipos multidisciplinares. En los últimos años, los esfuerzos se han dirigido hacia terapias traslacionales que incluyen células, genes, sustitución protéica y fármacos para corregir la patología molecular, ya sea directa o indirectamente, con el objetivo de un tratamiento eficaz.
En ausencia de un tratamiento curativo para la EB, las estrategias de manejo actuales se centran en la mejora de síntomas y prevención de complicaciones1. Dada la gran variedad de problemas potenciales que pueden presentar los pacientes con EB, es necesario que los pacientes sean tratados por equipos multidisciplinares. En los últimos años, los esfuerzos se han dirigido hacia terapias traslacionales que incluyen células, genes, sustitución protéica y fármacos para corregir la patología molecular, ya sea directa o indirectamente, con el objetivo de un tratamiento eficaz.
En las formas de epidermolisis ampollosa distrofica recesiva, las mutaciones patogénicas resultan en una reducción en la expresión del colágeno VII. La finalidad terapéutica tendría como objetivo aumentar la expresión del colágeno VII en la unión dermo-epidérmica y así aumentar la resistencia a los traumatismos que inducen la aparición de las ampollas. Para conseguir este objetivo se han diseñado varias estrategias terapéuticas que incluyen terapias celulares mediante la inyección de fibroblastos alogénicos que inducen la expresión de colágeno VII, terapias mediante trasplante de médula ósea alogénicas, y la terapias de sustitución protéica. Una observación clínica que puede abrir vías de tratamiento en pacientes con epidermolisis ampollosa es el mosaicismo revertido con el que se describe la presencia de áreas de piel sana, sin desarrollo de ampollas, rodeadas de piel afecta de epidermolisis ampollosa. Este fenómeno se ha descrito en todas las formas de epidermolisis ampollosa, simple, juntural y distrófica. La observación del mosaicismo revertido, manifiesta que hay zonas en las que por diferentes mecanismos genéticos se revierte la mutación causante de la enfermedad puede permitir, bien mediante trasplante de células sanas a la piel afecta o mediante la obtención de células madre, iniciar líneas de tratamiento de estas y otras enfermedades genéticas.
Enfermedad de Darier
Enfermedad de herencia autosómica dominante caracterizada debida a una mutación en el gen que codifica la ATPasa del reticulo endoplásmico (SERCA2-sarco(endo)plasmic reticulum) lo que provoca una alteración de la adhesión intercelular y apoptosis de las células epidérmicas. Clínicamente se caracteriza por el desarrollo de pápulas queratósicas que afectan a áreas seborreicas y caracterizadas histológicamente por una acantolisis suprabasal con presencia de células apoptóticas además de pitting palmo-plantar y alteraciones ungueales. El estudio histológico muestra áreas de acantolisis con formación de hendiduras suprabasales y alteraciones de la querainización con células disqueratósicas y cuerpos redondos.
Enfermedad de Hailey-Hailey
Esta es una enfermedad de herencia autosómica dominante que se caracteriza por la formación de ampollas superficiales, con erosiones, que aparece en áreas de roce o fricción. Generalmente debuta en la adolescencia, con lesiones erosivas en cara lateral de cuello, axilas e ingles produciéndose con frecuencia sobreinfección bacteriana o candidiásica. Esta entidad es debida a una alteración genética en la regulación del calcio necesaria para la correcta unión entre las proteínas de los desmosomas.
Ictiosis
Las ictiosis consisten en trastornos hereditarios de la queratinización. Se caracterizan por la presencia de piel seca con formación de escamas semejantes a las que cubren los peces, de donde reciben su nombre. Tienen una gran variación en su expresión clínica, desde formas muy moderadas a formas letales. Las formas más importantes están resumidas en la Tabla .
|
Clasificación de las ictiosis
|
|
Tipo de ictiosis
|
Herencia
|
Características clínicas
|
|
Ictiosis vulgar
|
HAD
|
% (1:300), inicio a los 1-4 años, % asociado a atopia, pequeñas escamas blanquecinas con preservación de los pliegues
|
|
Ictiosis ligada al sexo
|
Recesiva ligada al X
|
1:2000, afectación generalizada con escamas grandes y pigmentadas. Se inicia en la primera semana de vida, mejora en verano. Debida a un déficit de sulfatasa esteroidea
|
|
Eritrodermia ictiosiforme no ampollosa
|
HAR
|
Rara. Se puede presentar en el nacimiento como un bebe colodion. Escamas eritematosas. Desarrollan ectropion. El eritema puede mejorar con la edad
|
|
Eritrodermia ictiosiforme ampollosa
|
HAD
|
Rara. Eritema y ampollas tras el nacimiento. Hiperqueratosis en la adolescencia
|
Ictiosis vulgar:
Es la forma más frecuente y leve de las ictiosis. Se hereda de forma autosómica dominante, manifestándose en los primeros años de vida. En ocasiones sus manifestaciones son muy discretas pasando desapercibida. Se caracteriza por el desarrollo de escamas de pequeño tamaño que afectan a las caras extensoras de miembros con preservación de los pliegues, suele mejorar con la edad y en zonas de climas cálidos y húmedos. Un 50% de los pacientes asocian dermatitis atópica. Histológicamente se caracteriza por una hiperqueratosis con disminución o ausencia de capa granulosa. La ictiosis vulgar se relaciona con un defecto en el gen de la filagrina, localizado en el cromosoma 1q21.3, que codifica la filagrina que está involucrada en la diferenciación epidérmica. En los pacientes con dermatitis atópica se han detectado mutaciones y pérdidas de función del mismo gen.
Ictiosis recesiva ligada al cromosoma X
Afecta únicamente a varones presentándose en un tercio de casos en el nacimiento. Se caracteriza por el desarrollo de escamas grandes poligonales, pigmentadas de distribución simétrica, afectando a extremidades. Suelen afectarse los pliegues especialmente la cara lateral del cuello. Los pacientes afectos presentan además de las lesiones cutáneas una mayor frecuencia de criptorquidea y opacidades corneales asintomáticas. Esta forma de ictiosis está relacionada con una deleción del gen de la sulfatasa esteroidea, localizado en el brazo corto del cromosoma X. El déficit de sulfatasa esteroidea produce un aumento en la cohesión de los queratinocitos en la capas altas de la epidermis que se traduce clínicamente con la formación de las escamas gruesas.
Eritrodermia ictiosiforme no ampollosa
Es una forma rara de ictiosis afectando a 1:200000 personas. Es de herencia autosómica recesiva. Se caracteriza por presentar eritrodermia con formación de escamas desde el nacimiento, manifestándose con frecuencia en forma de bebe colodion. Los pacientes afectos desarrollan una eritrodermia generalizada con presencia de escamas finas. Generalmente existe queratodermia palmo-plantar asociada. Existe una variante de esta forma de ictiosis denominada Ictiosis Lamelar, de menor frecuencia, de herencia autosómica recesiva, caracerizada por menor eritrodermia y por la formación de grandes escamas.
El desarrollo de un bebe colodion se caracteriza por la formación de una membrana tirante, fina y transparente, que con frecuencia da lugar al desarrollo de ectropion, que en el períodos de unas 2 semanas se desprende dando paso a la enfermedad de base. El bebe colodion es una presentación clínica de varias formas de ictiosis, generalmente de herencia autosómica recesiva, siendo la más frecuente la eritrodermia ictiosiforme no ampollosa.
Eritrodermia ictiosiforme ampollosa congénita
Esta es una forma rara de ictiosis de herencia autosómica dominante, caracterizada por presentar desde el nacimiento eritrodermia y erosiones cutáneas superficiales, que con el paso del tiempo tienden a desaparecer prevalenciendo la hiperqueratosis sobre las otras manifestaciones. El estudio histológico de esta forma de ictiosis muestra una hiperqueratosis ortoqueratosica muy intensa con formación de vesículas intraepidermicas con marcada vacuolización intracelular. La eritrodermia ictiosiforme ampollosa está relacionada con mutaciones del gen que codifica las queratinas K1/K10, que constituyen los filamentos intermedios del citoesqueleton de las células suprabasales de la epidermis. En esta entidad a diferencia de lo que ocurre en las epidermolisis ampollosas simples, las células basales están intactas, pero existe una fragilidad de las células suprabasales. La epidermis se vuelve hiperproliferativa probablemente en respuesta al estímulos de las citoqueratinas producidos por la herida de las células suprabasales y la capa córnea se vuelve muy gruesa produciendo el fenómeno clínico de la ictiosis.
Feto Arlequín
Representa la forma más grave de ictiosis congénita. Es muy rara, de herencia autosómica recesiva, y se caracteriza por presentar desde el momento del nacimiento una gruesa capa cornea en forma de armadura, extremadamente tensa, que imposibilita los movimientos del niño y que presenta múltiples fisuras, que dejan áreas poligonales remedando el traje de un arlequín. Los pacientes fallecen en los primeros días de vida debido a las complicaciones respiratorias o a sepsis
Queratodermias palmo-plantares
Constituyen un grupo de enfermedades hereditarias o adquiridas, caracterizadas por el engrosamiento difuso o focal, generalmente simétrico de palmas y plantas. Las formas hereditarias pueden ser un hallazgo aislado o observarse en el contexto de una trastorno hereditario de queratinización. Dentro de las formas hereditarias, las más frecuentes están resumidas en la tabla.
Existen formas de queratodermia palmo-plantar adquiridas pueden ser localizadas y difusas. Dentro de las difusas las más frecuentes son la queratodermia climatérica caracterizada por el desarrollo de queratodermia palmo-plantar en mujeres posmenopáusicas.
|
Diagnóstico de las queratodermias hereditarias
|
|
Difusa
|
Thost-Unna
|
Queratodermia difusa, transgrediens, con hiperhidrosis
|
|
Difusa
|
Mal de Meleda
|
Queratodermia difusa transgrediens
|
|
Difusa
|
Papillon-Lefevre
|
Queratodermia difusa con gingivitis y alteraciones dentales
|
Discromias
El color cutáneo depende de varios factores siendo los más importantes la relación entre el contenido de melanina, oxihemoglobina y caroteno. Los trastornos de la pigmentación se deben en su mayoría a alteraciones en la melanina.
Hipopigmentación: los trastornos hipopigmentarios pueden ser generalizados o localizados. Las formas generalizadas se observan en el albinismo, fenilcetonuria e hipopituitarismo. Las formas localizadas o parcheadas se observan en el vitíligo y tras ciertas infecciones y exposiciones a diferentes agentes químicos.
Vitíligo:
El vitíligo es un trastorno de la pigmentación frecuente, afecta a más del 1% de la población, afectando más frecuentemente entre los 10 y 30 años. El vitíligo es de causa desconocida habiéndose descrito diversas fenómenos autoinmunes como causa de esta entidad y se ha asociado a otros trastornos autoinmunes como la alopecia areata, halo nevus, diabetes mellitus, enfermedad de Addison, etc. Existe una predisposición genética observándose antecedentes familiares en un 30% de los pacientes afectos. Se caracteriza por el desarrollo de máculas hipopigmentadas, bien delimitadas, de distribución simétrica con predilección para la afectación acral y periorificial. Con frecuencia presenta un fenómeno isomórfico de Koebner. El diagnóstico es por lo general fácil de establecer siendo útil el examen con luz de Wood que delimita mejor las lesiones.
El vitíligo tiene varios patrones de presentación clínica: la forma focal con escasas máculas de vitíligo, la forma segmentaria en la que se desarrollan máculas que con frecuencia siguen una distribución metameral y la forma generalizada, la más frecuente, en la que existen máculas hipocrómicas, de distribución simétrica afectando a cara, axila, ingle, areolas, región genital, periorificial y acral.
El diagnóstico diferencial deber realizarse con otras causas de hipopigmentación como la pitiriasis alba, la hipomelanosis gutata idiomática y el leucoderma asociado al contacto con productos químicos. El vitíligo es un trastorno crónico de curso impredicible que puede presentar repigmentación tras el tratamiento o espontáneamente caracterizado por la presentación de pigmentación perifolicular. El tratamiento incluye medidas de camuflaje, la aplicación tópica de corticoides, de inhibidores tópicos de la calcineurina, fototerapia con UVB, PUVA o KUVA.
Albinismo óculo cutáneo
Constituye un grupo de enfermedades de herencia autosómica recesiva caracterizadas por un defecto en la síntesis de melanina por alteraciones en la enzima tirosinasa, con un número de melanocitos normales, que afecta a la piel y ojos. En los pacientes con albinismo existe una piel pálida, blanca extremadamente sensible a la radiación ultravioleta lo que les predispone a desarrollar cáncer cutáneo. Los pacientes con albinismo tienen defectos visuales con fotofobia, y marcada reducción de la capacidad visual.The genocide of individuals with albinism in africa
Piebaldismo
El piebaldismo es una enfermedad congénita, de herencia autosómica recesiva, caracterizada por áreas de leucoderma o poliosis debidas a la ausencia de melanocitos en las zonas afectas. Las áreas de leucoderma afectan a la porción anterior del tórax, extremidades, frente y porción anterior del cuero cabelludo donde dan lugar a la presencia de un mechón blanco, siendo este uno de los hallazgos más característicos. El desarrollo de poliosis es característico del piebaldismo, pero puede observarse en otras entidades adquiridas o congénitas, entre los que es importante destacar el síndrome de Waardenburg, que asocia poliosis, heterocromia del iris, hipertelorismo y sordera congénita.
Hiperpigmentación.
La hiperpigmentación es debida en la mayor parte de los casos a una hipermelanosis. Pero en ocasiones el color que produce el pigmento se debe al depósito de hierro (hemocromatosos) o carotenos (carotenosis)
Cloasma: el cloasma es una pigmentación facial que se da especialmente en mujeres que toman anticonceptivos o están embarazadas. Durante el embarazo se produce una estimulación de los melanocitos tanto en las zonas expuestas como en las no expuestas produciéndose una pigmentación de la areola mamaria, de la linea media del abdomen. La enfermedad de Addison se caracteriza por hipoadrenalismo con aumento de ACTH por la hiperosisi lo cual estimula la melanogenesis, pudiéndose producir una pigmentación limitada a la mucosa o generalizadas.
La carotenodermia es un trastorno frecuente debido a la ingesta excesiva de frutas y verduras con alto contenido en carotenos (zanahorias, naranjas), lo cual produce una acumulación de carotenos en palmas, plantas y áreas de mayor concentración de glándulas sebáceas.
casos de discussió a classe
www.uv.es/derma Dr. Victor Alegre de Miquel
Bardhan A, Bruckner-Tuderman L, Chapple ILC, Fine JD, Harper N, Has C, Magin TM, Marinkovich MP, Marshall JF, McGrath JA, Mellerio JE, Polson R, Heagerty AH. Epidermolysis bullosa. Nat Rev Dis Primers. 2020 Sep 24;6(1):78.

 La zona de la membrana basal epidérmica funciona como una estructura para la adhesión celular y también proporciona matrices para la migración celular, funciona como una barrera que permite el paso selectivo de células y moléculas y sirve como sustrato para la diferenciación y desarrollo de las células epiteliales suprayacentes.
La zona de la membrana basal epidérmica funciona como una estructura para la adhesión celular y también proporciona matrices para la migración celular, funciona como una barrera que permite el paso selectivo de células y moléculas y sirve como sustrato para la diferenciación y desarrollo de las células epiteliales suprayacentes.

