|
Formas clínicas de onicomicosis |
|
|
|
A) Onicomicosis
distal y lateral subungueal
B) Onicomicosis blanca superficial C) Onicomicosis blanca proximal subungueal D) Onicomicosis distrofica total |
Los hongos están constituidos por células con una estructura de célula eucariota con el material genetico distribuido en un núcleo y con una membrana celular rígida. Se dividen en dos grupos los mohos (hongos filamentosos) y las levaduras. Los mohos están constituidos por filamentos multinucleados denominados hifas que se reproducen continuamente por sus extremos y con frecuencia se arborizan. Las levaduras se reproducen por gemación y ocasionalmente pueden formar filamentos o pseudohifas.
Para el diagnóstico de las infecciones fúngicas superficiales se utilizan una serie de métodos que sirven para confirmar el diagnóstico clínico y que incluyen: 1) examen clínico y con luz de Wood, 2) examen directo y 3) cultivo.
El examen clínico nos permite ver la existencia de pequeñas lesiones descamativas en los márgenes de la lesión cutánea, en ocasiones es posible observar pústulas foliculares en los márgenes de la lesión. A nivel del cuero cabelludo suelen observarse áreas de alopecia donde el pelo se puede desprender con facilidad. El examen con luz de Wood confiere a las áreas afectas una fluorescencia verdosa o rojo coral.
El examen directo con KOH consiste en la toma de muestras: escamas, pelos o fragmentos de uñas, su incubación con hidróxido potásico al 10-30% y su posterior visualización en el microscopio, lo que permite observar la existencia de hifas septadas (dermatofitosis), formas levaduriformes o pseudohifas (candidiasis) que son suficientes para confirmar el diagnóstico.
El cultivo se realiza en medios apropiados como el glucosado de Sabouraud y el agar-urea, en donde las características de las colonias aisladas, tanto en su morfología, color y su examen microscópico permite la determinación del agente etiológico.
Los hongos dermatofíticos son aquellos que tienen capacidad
para colonizar los tejidos queratinizados. Los dermatofitos se clasifican
en 3 géneros, los microsporum, tricofiton y epidermofiton. También
se clasifican en relación a cual es su medio ecológico más
importante en dermatofitos geofílicos (que viven predominantemente
en el suelo), zoofilicos (infectan básicamente a las estructuras
queratinosas de los animales) y antropofílicos (infectan
predominantemente a la especie humana). Esta clasificación epidemiológica
es útil pues nos va a permitir intuir el origen de una infección
dada.
Los organismos geofílicos solo afectan a los humanos esporádicamente
y cuando lo hacen, generalmente, se manifiestan clínicamente como
una dermatomicosis inflamatoria. Los organismos zoofílicos pueden
trasmitirse a los humanos a partir del contacto con animales. Son frecuentes
en zonas rurales y en los sujetos que tienen animales domésticos.
Los hongos zoofilicos aislados con mayor frecuencia son el Mycrosporum
canis y el Tricophyton mentagrophytes var mentagrophytes, que
son huéspedes naturales de los animales domésticos (gatos,
perros, roedores) o de granja (conejos). Estos hongos son capaces de infectar
al hombre y frecuentemente producen una infección inflamatoria.
Los hongos antropofíliocos están adaptados al hombre.
Suelen producir infecciones crónicas, especialmente en los pies
e ingle, transmitiéndose bien por contacto directo o a través
de fomites. Los hongos dentro de este grupo incluyen el Trycophytumn
rubrum, Trycophyton mentagrophytes var interdigitale, tricophyton
violaceum, Tricophyton tonsurans y Epidermophyton flocosum.
Para el desarrollo desarrollo de una infección fúngica
superficial es necesario entrar en contacto con el organismo etiológico,.Tras el contacto de este organismo con la piel es necesario para su inoculación
la existencia de un traumatismo y la presencia de una hidratación
y maceración cutánea elevada. Este medio adecuado es muy importante
para el desarrollo de la infección. La oclusión cutánea
con material no poroso, aumenta la temperatura e hidratación cutánea
y altera la función barrera de la piel. Existe un periodo de incubación
en el cual el dermatofito crece en el estrato córneo sin signos
clínicos de infección. Una vez la infección está establecida
en el estrato córneo, hay dos factores que determinan el tamaño
y la duración de la lesión y son, la velocidad de crecimiento
del organismo y la velocidad de recambio epidérmico. La velocidad
de crecimiento del hongo debe ser equivalente o exceder la del crecimiento
epidérmico o de otra manera el hongo será eliminado en corto
tiempo.
Las infecciones dermatofíticas o tiñas se clasifican fundamentalmente
según su topografía, así se clasifican en tiña
capitis, barba, corporis, cruris, pedis, manum y tiña ungueal.
2.1.Tiña capitis La tiña capitis es una infección
dermatofitica del cuero cabelludo y del pelo asociado; esta causada por
una gran variedad de especies del genero Microsporum y tricofiton.
las especies epidermofiton no se han relacionado con esta enfermedad.
Epidemiología: la incidencia real se desconoce siendo más
frecuente en el medio rural y especialmente en niños de entre 4
y 14 años. El origen de la infección puede ser geofilica,
zoofilica o antropofilica. Los organismos antropofilicos mantienen su virulencia
en las transmisiones de persona a persona. Puede estar producida por cualquier
especie de Microsporum o tricofiton excepto el Tricofitum
concentricum y el E. Flocosum.
Existen 4 formas clínicas de tiña del cuero cabelludo: No inflamatoria, inflamatoria, comedonica y fávica.
La forma no inflamatoria esta producida más frecuentemente por el M. Canis. Las lesiones inicialmente son pequeñas pápulas eritematosas rodeando a una vaina pilosa. Las lesiones crecen centrífugamente afectando a todos los pelos en su crecimiento. La lesión suele ser descamativa sin acompañarse de inflamación acompañante. Con frecuencia los pelos se rompen justo al nivel de la epidermis. Sólo un 2-3% de los casos desarrolla un Querion -que representan la respuesta inmune celular a la infección por el organismo- caracterizándose por el desarrollo de áreas abscesificadas, inflamatorias, mal olientes y purulentas alrededor del folículo piloso.
La forma inflamatoria se acompaña de signos inflamatorios más importantes. Generalmente estas infecciones están causadas por organismo zoofilicos (vgr M. Canis) o geofílicos. Clínicamente se pueden observar lesiones de foliculitis pustulosa, o formación de querion. Estas lesiones se acompañan más frecuentemente de prurito, fiebre o dolor en las lesiones y pueden asociar linfadenopatia. Generalmente curan dejando una alopecia cicatricial.
La forma comedónica generalmente está causada por organismos endotrix tales como el T tonsuran o T violaceum. Dado que el pelo es muy frágil se rompe al nivel de la piel lo que da el aspecto de comedón a las lesiones.
La forma fávica o favus: en la actualidad no se observa en nuestro medio. Es una infección micótica, crónica, del cuero cabelludo, que se caracteriza por la formación de costras amarillentos dentro de los folículos pilosos y que ocasionalmente da lugar a alopecia cicatricial. El agente etiológico más común es el T Schoenleinii. En los estadios iniciales las hifas invaden el folículo y dilatan el orificio folicular observándose la formación de la escutila formada por restos de queratina y de hifas alrededor del folículo piloso.
|
Diagnóstico diferencial de las dermatofitosis |
|
| Tiña capitis | Dermatitis seborreica, Psoriasis, Tricotilomania, Alopecia areata, Lupus eritematoso discoide, Histiocitosis X |
| Tiña capitis inflamatoria | Pioderma, abscesos |
| Tiña corporis | Impétigo, Psoriasis, eczema numular, Pitiriasis rosada de Gibert, Granuloma anular, Lupus eritematoso subagudo |
| Tiña cruris | Intertrigo candidiasico, eritrasma, psoriasis invertida, dermatitis atópica |
| Tiña pedis | Psoriasis, dermatitis, eritrasma (queratolisis punctata) |
| Tinea ungueal | Traumatismo, psoriasis, liquen plano |
La tiña capitis debe ser tratada con antifungicos orales como
la griseofulvina (dosis de 1 gr/día en la forma microcristalina)
o terbinafina (dosis de 250 mg/día). En los niños se utilizan
dosis de griseofulvina de10 a 30 mg/kg/día que debe ser mantenida
hasta que se consigue curación clínica y sé negativizan
los cultivos. (en la actualidad la griseofulfina no está disponible en las
farmacias).
2.2.Tiña barba: esta es una infección fúngica
limitada a la zona de la barba o del bigote, se observa casi exclusivamente
en varones del ámbito rural generalmente causada por órganos
zoofílicos. Las lesiones pueden ser inflamatorias a tipo querion,
o no inflamatorias superficiales y circinadas.
2.3.Tiña
corporis: la tiña corporis incluye todas las infecciones
dermatofiticas de la piel glabrosa con excepción de ciertas localizaciones
como la ingle, palmas y plantas. La tiña corporis también
se conoce bajo el término de "herpes circinado". Puede estar producida
por dermatofitos de cualquier genero. La forma clínica más
frecuente de presentación es la forma anular en la que se observa
un borde activo, eritematoso y en ocasiones vesicular, mientras que el
centro de la lesión presenta curación. La confirmación
diagnostica debe realizarse mediante la observación de las escamas
con KOH y el cultivo. El tratamiento de las lesiones aisladas puede realizarse
mediante aplicación de antifúngicos tópicos y sistémicos
en los casos más extensos.
2.4.Tiña
cruris: Es una infección dermatofitica que afecta la zona
inguinal incluyendo los genitales, región pubica y región
perianal. Afecta predominantemente a varones, especialmente en los meses
de verano y en ambientes cálidos. Es frecuente que los varones con
esta forma de dermatofitosis tengan una infección en otra localización
que sirva como reservorio de la tiña cruris, siendo la más
frecuente la tiña pedis. Clínicamente las lesiones
suelen ser pruriginosas y se suele observa una placa bien delimitada de
bordes elevados compuesta por múltiples pápulas y vesículas
en la periferia.
2.5.Tiña
pedis y tiña manum: la tiña pedis es la infección
dermatofitica de los pies. La tiña manum es la infección
dermatofitica de la región palmar y interdigital. Las tiñas
que afectan a palmas y plantas con frecuencia tienen un curso crónico
que probablemente está influenciado por la ausencia de glándulas
sebáceas cuya secreción contiene sustancias fungiestáticas.
La tinea pedis puede presentarse clínicamente en 4 formas
clínicas: forma crónica intertriginosa, forma papulo escamosa,
la forma vesicular o vesiculo ampollosa y la forma ulcerada. El diagnostico
debe incluir el examen con KOH de las lesiones escamosas obtenidas. La
tiña pedis puede ser transmitida por contacto con escamas infectadas
en duchas o piscinas así como también en los vestidos. La
forma de tiña pedis interdigital es la más frecuente y se
manifiesta clínicamente con lesiones fisuradas, descamativas y con
frecuencia maceradas afectando al espacio interdigital entre el 4º
y 5º dedo.
Con relativa frecuencia los pacientes con tinea pedis pueden desarrollar lesiones inflamatorias a distancia -reacciones "ide" o dermatofitides- que se caracterizan por ser lesiones eczematosas, vesiculosas que afectan especialmente a la cara lateral de los dedos de manos y región palmar, siendo el cultivo de estas lesiones negativas. Estas reacciones inflamatorias a distancia representan reacciones de hipersensibilidad a la infección fúngica. Es posible observar reacciones inflamatorias a distancia en en las fases iniciales de la instauración de un tratamiento antifúngico de una infección de cualquier localización, especialmente si la infección fúngica es de larga evolución o se acompaña de una reacción inflamatoria local importante.
2.6.Tiña ungueal y onicomicosis: la tiña ungueal se define clínicamente como una infección dermatofítica de la placa ungueal. Las onicomicosis incluyen cualquier infección de la uña causada por cualquier hongo, incluyendo levaduras y hongos no dermatofíticos. El organismos aislado más frecuente es el Trycophyton rubrum. Tienen una prevalencia relativamente alta, afectando al 3-8% de la población adulta. Su incidencia aumenta con la edad avanzada, en los pacientes inmunodeprimidos, en zonas de clima cálido y con la utilización de zapatos que produzcan oclusión. Las onicomicosis son frecuentes e incluyen el 20 % de las enfermedades ungueales. Las infecciones dermatofíticas pueden presentarse clínicamente en 4 formas (Tabla II)
|
Formas clínicas de onicomicosis |
|
|
|
A) Onicomicosis
distal y lateral subungueal
B) Onicomicosis blanca superficial C) Onicomicosis blanca proximal subungueal D) Onicomicosis distrofica total |
La forma más frecuente es la forma distal subungueal y se inicia por la invasión del estrato córneo del hiponiquio y del lecho ungueal distal, posteriormente la infección afecta proximalmente para afectar la cara ventral de la uña. Inicialmente las lesiones se inicial como una coloración blanquecina amarillenta en el borde libre de la uña y a medida de que la infección progresa se produce una hiperqueratosis subungueal que puede dar lugar a una separación de la lámina ungueal del lecho. La existencia de restos ungueales y detritus también sirve para la sobreinfección oportunistica por bacterias y levaduras. La forma proximal se observa en pacientes inmunodeprimidos y su desarrollo ha de hacer buscar una inmunosupresión. Cuando se sospecha una infección fúngica ungueal debe confirmarse el diagnostico antes de iniciar el tratamiento. Esto es especialmente importante en esta forma de infección ya que por una parte solo un 50% de las distrofias ungueales son debidas a infecciones fúngicas y por otra parte el tratamiento es largo, de coste elevado y no está exento de efectos laterales. Los mejores métodos para confirmar el diagnóstico de onicomicosis son la realización del KOH o una biopsia ungueal ya que los cultivos pueden ser positivos solo en un 30-50% de los casos. Debe asimismo realizarse diagnóstico diferencial con otras patologías ungueales incluyendo infecciones bacterianas ungueales, psoriasis, onicogrifosis, liquen plano, etc.
El tratamiento de las onicomicosis es difícil, pudiéndose utilizar medicación tópica o sistémica (Tabla II). Las medicaciones tópicas son de escasa utililidad. La inclusión de nuevos agentes antifungicos sistémicos como la terbinafina (250 mg día/3 meses en uñas de pie), itraconazol (200 mg/día/3 meses en uñas de pie) o fluconazol (450 mg en dosis única semanal durante 6 meses) parecen disminuir la duración del tratamiento con resultados terapéuticos mejores, que oscilan en curaciones micológicas de entre el 76% (terbinafina) y del 38% (itraconazol), sin embargo las curaciones clínicas completas se limitan a valores de alrededor de 30-40%. En los casos en que no se obtiene la curación tras la administración de antimicóticos orales pueden combinarse con la asociación de tratamientos tópicos y limpieza quirúrgica de la uña infectada.
|
Tratamiento recomendado para las onocomicosis de los pies |
|
|
|
|
| Tioconazol al 28%
Amorolfina Urea al 40% |
Terbinafina 250 mgr/dia/3-6 meses
Itraconazol 200 mgr/día/3-6 meses Griseofulvina 1 gr/día/15-18 meses Fluconazol 450 mg/semana/6-9 semanas |
|
Formas clínicas de candidiasis |
|
3.1.Formas clínicas de candidiasis:Las infecciones por candida
son más frecuentes a nivel oral, pero también pueden desarrollar
infecciones genitales en forma de vulvovaginitis o balanopostitis, y pueden
desarrollar lesiones cutáneas como la paroniquia, intertrigo, etc.
Las formas clínicas de candidiasis oral son: pseudomembranosa
o muguet,
atrófica, hiperplásica, epidérmica y perioral
o perleche y la forma mucocutánea crónica. La forma pseudomembranosa
o muguet se caracteriza por el desarrollo de placas blancas a nivel de
la mucosa oral que se desprenden fácilmente con el rascado dejando
una superficie hemorrágica. La forma atrófica o glositis
candidiásica atrófica se caracteriza por un eritema mucoso
marcado con atrofia papilar afectando especialmente al dorso de la lengua.
La forma hiperplásica se caracteriza por el desarrollo de placas
blanquecinas, hiperqueratósicas, que no se desprenden con facilidad
afectando especialmente a cara lateral de la lengua y la forma
epidérmica perioral o perleche se caracteriza por el
desarrollo de placas con ulceraciones superficiales y fisuración
afectando a las comisuras labiales.
El diagnóstico de candidiasis oral debe ser realizado mediante
el examen directo de una muestra con hidróxido potásico al
10%, o bien, mediante la realización de cultivo
o biopsia, observándose las formas levaduriformes y pseudohifas.
Debe realizarse el diagnóstico diferencial con otras entidades que
cursan con lesiones blanquecinas de la mucosa oral (Tabla
IV).
La vulvovaginitis candidiasica cursa con flujo vaginal blanquecino
intenso y a la exploración se observan placas blanquecinas pseudomembranosas
adheridas a la pared vaginal semejantes al muguet de la cavidad oral. La
balanopostitis
candidiasica
consiste en la infección del glande por Cándida, clínicamente
se observan lesiones eritematosas cubiertas de una membrana blanquecina
con lesiones satélites. El intértrigo
candidiasico es la infección de los pliegues por candida.
Suele afectar a personas obesas con factores locales como humedad y maceración
observándose especialmente en el pliegue submamario, inguinal y
axilar. Cuando afecta al pliegue interdigital recibe la denominación
de "erosio interdigital blastomicética". La dermatitis
del pañal esta causada o complicada con frecuencia por la infección
por cándida, observandose aquí áreas eritematosas
con ulceraciones superficiales y es característico la presencia
de lesiones satélites. La perionixis
candidiasicas son las infecciones periungueales con intenso dolor,
eritema y supuración blanquecina, que suele afectar a varios dedos.
 3.2.Candidiasis muco cutánea crónica: Es un término
utilizado para describir un grupo heterogéneo de síndromes
clínicos, caracterizados por la infección crónica,
resistente a tratamientos por Candida albicans de la piel, uñas
y orofaringe, asociados a inmunodeficiencias primarias. Las inmunodeficiencias
primarias constituyen un grupo de enfermedades que afectan al funcionamiento del
sistema inmune. Las manifestaciones cutáneas de las mismas son frecuentes,
afectando al 40-70% de los pacientes y son con frecuencia una manifestación
inicial de la enfermedad. Las manifestaciones más frecuentes son las infecciones
cutáneas y las lesiones de eczema. El desarrollo de infecciones graves,
recurrentes e inusuales producidas por Candida, se conoce como candidias
mucocutánea crónica y es la forma de presentación de varias de estas inmunodeficiencias
primarias.
3.2.Candidiasis muco cutánea crónica: Es un término
utilizado para describir un grupo heterogéneo de síndromes
clínicos, caracterizados por la infección crónica,
resistente a tratamientos por Candida albicans de la piel, uñas
y orofaringe, asociados a inmunodeficiencias primarias. Las inmunodeficiencias
primarias constituyen un grupo de enfermedades que afectan al funcionamiento del
sistema inmune. Las manifestaciones cutáneas de las mismas son frecuentes,
afectando al 40-70% de los pacientes y son con frecuencia una manifestación
inicial de la enfermedad. Las manifestaciones más frecuentes son las infecciones
cutáneas y las lesiones de eczema. El desarrollo de infecciones graves,
recurrentes e inusuales producidas por Candida, se conoce como candidias
mucocutánea crónica y es la forma de presentación de varias de estas inmunodeficiencias
primarias.
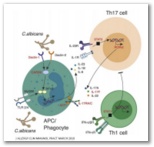
La respuesta inmune frente a una infección por candida incluye la respuesta
inmune innata y la respuesta adaptativa. El primer contacto del hongo con el
huésped se produce por medio de los receptores de reconocimiento de patrones de
los macrófagos, incluyendo los TLRs y los receptores de lectina tipo C (Desctina
1 y 2), presentes en las células de presentación antigénica y en los fagocitos.
La señalización de Dectina 1 y 2 se trasduce a través de CARD9 (dominio re
recuperación caspasa 9), dando lugar a la transcripción de citocinas
proinflamatorias IL-β, IL-6 y IL-23. Las Interacciones de citocina-receptor con
IL-1R e IL-23R activan las células T a través de los factores de transcripción
STAT3 y RORgt para diferenciarlos en linfocitos TH17. Estas células producen
citocinas IL-17 e IL-22, que interactúan con receptores en varios tipos de
células, incluidos los neutrófilos. La activación de las células T a través del
factor de transcripción STAT1 altera alternativamente la diferenciación de los
linfocitos TH17 y promueve la diferenciación celular TH1. Los defectos en estas
vías de señalización (señaladas en rojo en la imagen) se asocian a
inmunodeficiencias primarias que se asocian a candidiasis mucocutánea crónica,
incluyendo mutaciones con ganancia de función de stat1 que inhibe eldesarrollo
de células Th17, mutaciones en dectina 1 y en CARD9inhiben la diferenciación de
células T naive hacia células Th17. Existe también un síndrome que asocia la
triada de candidiasis mucocutánea crónica, poliendocrinopatía autoinmune y
enfermedad de Adison APECED (Autoinmmune polyendrocriopathy,
candidiasis and Ectodermal dysplasia), cuya forma de presentación más
frecuente es el desarrollo de candidiasis mucocutánea crónica.
5.Agentes antimicoticos:Las medicaciones útiles para el tratamiento de las infecciones fúngicas superficiales incluyen los azoles, las alilaminas y la griseofulvina.
|
Antimicóticos |
|||
|
|
|
||
| Azoles |
Clotrimazol
Miconazol
Ketoconazol |
Azoles |
Ketoconazol
Itraconazol
Fluconazol
|
| Alilaminas |
Terbinafina
|
Antibióticos | Griseofulvina |
| Alilaminas | Terbinafina | ||
Casos para discusión en clase: Imagenes clinicas magenes en word test (este link funciona con las claves de acceso de la universidad)
bibliografia Clinical review the diagnosis and managemente of tinea BMJ 2012
www.uv.es/derma Dr. Víctor Alegre de Miquel