Ismael Mingarro, Universitat de València
La història dels coronavirus com a agents patògens en humans es remunta a mitjan dècada dels seixanta, quan es van aïllar per primera vegada a partir de mostres obtingudes del tracte respiratori d'adults amb símptomes de refredat comú.
Aquests virus, que pertanyen a la subfamília Orthoviridae dins de la família Coronaviridae de l'ordre Nidovirales, deuen el seu nom al fet de tenir una forma esfèrica de la qual sobreïxen unes espícules que els donen l'aparença d'una corona (per semblança a la corona solar).
El seu genoma és d'RNA (27-34 kilobases) de cadena senzilla i polaritat positiva, cosa que vol dir que aquest RNA pot ser traduït directament pels ribosomes de la cèl·lula infectada.
Ja en els primers estudis es va demostrar que aquests virus són ‘sensibles a l'èter’, per la qual cosa es va suggerir que presenten un embolcall lipídic.
Aquest embolcall, posteriorment confirmat, està compost per una bicapa lipídica en què es troben embegudes les proteïnes estructurals S (espícula), responsable de l'aparença en forma de corona i del reconeixement dels receptors en la cèl·lula diana; M (glicoproteïna de membrana), la més abundant de les proteïnes estructurals de la superfície del virus i que defineix la forma de l'embolcall lipídic, així com també l'assemblatge de les partícules víriques; i E (embolcall), un petita proteïna implicada en diversos processos del cicle víric (figura 1).
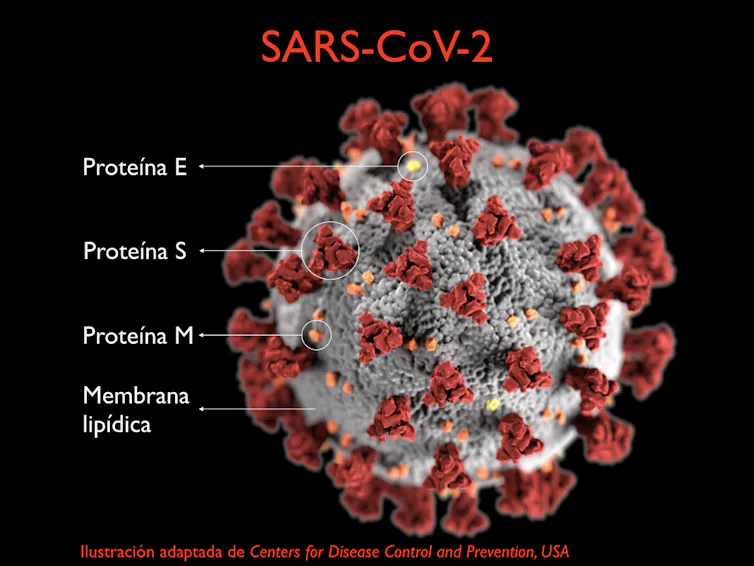
Estructura del coronavirus SARS-CoV-2.
Aquest embolcall lipídic representa un dels punts febles del virus, sobre el qual més fàcilment podem actuar per a impedir-ne la transmissió.
Atès que els coronavirus afecten l'aparell respiratori, la transmissió es produeix per contacte directe amb les secrecions respiratòries que es generen amb la tos o l'esternut d'una persona malalta si entren en contacte amb els ulls, el nas o la boca d'un individu no infectat.
A escala molecular, el sabó desorganitza la bicapa lipídica i solubilitza (extrau) les proteïnes de l'embolcall lipídic i així inactiva el virus. Això significa que rentar-se sovint les mans amb aigua i sabó es converteix en la nostra primera barrera de defensa per a evitar el contagi per aquests virus.
Els coronavirus infecten mamífers i ocells, i, en concret, els ratpenats i els ocells resulten uns hostes ideals pel fet que són vertebrats voladors de sang calenta.
PDB-101.
Els 7 coronavirus
En l'actualitat es coneixen set tipus de coronavirus que infecten humans, quatre dels quals (HCoV-229E, HCoV-OC43, HCoV-NL63 i HCoV-HKU1) són molt comuns i alguns es troben presents en el refredat comú, juntament amb altres agents patògens, com els rinovirus, per la qual cosa s'estima que una proporció molt alta de la població hi ha desenvolupat defenses en contra i està majoritàriament immunitzada.
A més d'aquests quatre coronavirus, n’han apareguts de manera més recent tres més.
SARS-CoV
El primer a aparèixer va ser el virus SARS-CoV (síndrome respiratòria aguda greu), que va generar un brot al sud de la Xina al novembre del 2002 i va acabar infectant més de 8 400 persones en 26 països d'Àsia, Europa i Amèrica, en què hi va haver un poc més de 800 morts, cosa que va representar una letalitat del 9,6 %. La pandèmia que va constituir el SARS-CoV va ser continguda en poc més de sis mesos i es va donar per controlada l'estiu de 2003, i des de l'any 2004 no s'han reportat nous casos de la malaltia.
MERS-CoV
Més recentment, el 2012, va aparèixer el virus MERS-CoV (síndrome respiratòria de l'Orient Mitjà).
Des del punt de vista genètic, és un cosí llunyà del SARS-CoV, amb el qual comparteix aproximadament el 80 % del genoma. Es va estendre a 27 països d'Àsia, Europa, Àfrica i l’Amèrica del Nord i va infectar menys de 2 500 persones, però, d’aquestes, en van morir més de 850, cosa que comporta una taxa de letalitat del 34,5 %.
El menor nombre de persones infectades en aquesta epidèmia es deu fonamentalment al baix índex de contagi del virus entre humans i probablement també a la seua elevada letalitat, atès que el virus, en matar l'hoste, redueix la seua pròpia capacitat de disseminació.
Cal esmentar que el 2015 hi va haver un brot de MERS-CoV a Corea del Sud originat per un viatger que va visitar l’Orient Mitjà. Aquest és el brot més rellevant de la malaltia fora de l'Orient Mitjà des de l'epidèmia de 2012.
SARS-CoV-2
Com desgraciadament tots sabem, al desembre de 2019 es va reportar l'aparició del més recent dels coronavirus que infecten humans, el SARS-CoV-2, a Wuhan, a la Xina. Amb més de 300 000 casos confirmats de la malaltia COVID-19 en 167 països i més de 13.000 morts en el moment d'escriure aquest text (22 de març *de 2020*) segons la John Hopkins Whiting School of Engineering segons la John Hopkins Whiting School of Engineering, s'ha convertit en una pandèmia sense precedents.
Les xifres ens indiquen que el SARS-CoV-2 és extraordinàriament eficaç en la transmissió entre humans, probablement a causa del seu temps d'incubació (14 dies), cosa que li proporciona una gran transmissibilitat presimptomàtica.
Però al mateix temps presenta una taxa de letalitat molt menor que la del SARS-CoV i el MERS-CoV, que s'estima del 2-4%, i una taxa de mutació baixa d'acord amb les dades acumulades en els ja més de 850 genomes seqüenciats. Això, sens dubte, són dues bones notícies.
Probablement, ens trobem davant un exemple d'evolució darwiniana. Si el SARS-CoV-2 ja ha evolucionat fins a aconseguir una elevada eficiència de transmissió entre humans i una bona taxa de replicació en els pacients, no té moltes raons per a incrementar la seua letalitat.
Inversió en Ciència
Finalment, m'agradaria emfatitzar que el coneixement detallat del mecanisme d'infecció del virus i del seu cicle vital representa la nostra única oportunitat per a lluitar contra aquesta terrible pandèmia de la qual només el coneixement científic ens permetrà eixir.
La recent iniciativa del Govern de destinar 30 milions d'euros a finançar la investigació en la malaltia COVID-19 és sens dubte una de les millors notícies que hem tingut aquests darrers dies.
Però haurem de recordar això que estem vivint ara tota la societat quan hàgem vençut l'actual pandèmia, vist que l'experiència ens demostra que els fons de finançament desapareixen quan les necessitats de cerca de nous tractaments són menys imperioses, com ha ocorregut amb les anteriors epidèmies de SARS-CoV i MERS-CoV, en què la inversió en finançament específic va comportar un increment significatiu en el nombre de publicacions científiques, però la falta de continuació d'aquestes inversions va implicar que el nostre coneixement no continués incrementant-se (figura 2).
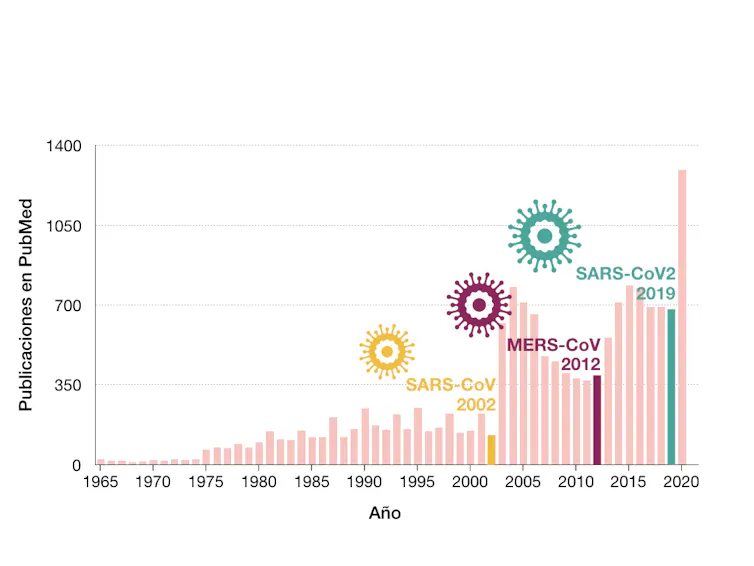
Citacions per a l'entrada coronavirus en la base de dades PubMed. Es representa el nombre de publicacions anuals (fins al 22 març 2020) i es destaquen els anys en què s’han produït els brots de SARS-CoV, MERS-CoV i SARS-CoV-2..
En quina situació ens trobaríem ara si com a societat invertíssem més en recerca, no podem saber-ho, però és raonable pensar que estaríem millor.
Ismael Mingarro, Catedràtic de Bioquímica i Biologia Molecular, Universitat de València
Este artículo fue publicado originalmente en The Conversation. Lea el original.

.jpg)